بیماری قلبی عروقی به دو دسته بزرگ تقسیم می شود 1- بیماری آترواسکلروتیک یا تصلب شرایین Atherosclerotic Cardiovascular Disease و2-نارسایی قلبی [Heart Failure [HF
2-نارسایی قلبی [Heart Failure [HF
دسته بزرگ دوم که باعث عوارض و مرگ ومیر در بیماریهای قلبی می شود، نارسایی قلبی است.در دبابتی ها بستری شدن در اثر نارسایی قلبی 2 برابر افراد غیردیابتی می باشد.نارسایی قلبی از نظر پمپ و بازده خون دو نوع می باشد 1-بازده قلبی حفظ شده [preserved ejection fraction[HFpEF و2- بازده قلبی کاهش یافته[Reduced ejection fraction [HFrEF می باشد. فشار خون می تواند هر دو حالت نارسایی قلبی را ایجاد کند و ASCVD با هر دو حالت نارسایی می تواند همراه باشد.ولی در سکته قلبی MI قبلی اغلب فاکتور بزرگ نوع [HFrEF ]می باشد.تعداد بستری در نارسایی قلبی اخیرا در اثر مصرف داروی SGL2 ها کاهش یافته است.
در دیابتیک ها در چه مواردی از آسپرین استفاده می کنیم؟
در دیابتی ها چه کسانی باید از قرص پایین آورنده چربی یعنی استاتین ها [مثل آتورواستاتین]استفاده می کنند؟
1- در افراد زیر 40 سال اگر بیماری تصلب شراین قلبی عروقی داشته باشد. قرص چربی با دوز بالا استفاده می شود [ اگر بیماری قلبی ریوی نداشته باشد داروی لازم ندارد ]
2- در افراد بالای 40 سال اگر بیماری تصلب شراین قلبی عروقی داشته باشد.قرص چربی با دوز بالا استفاده می شود [ اگر نداشته باشد قرص چربی با دوز متوسط تجویز شود]
بیماری قلبی عروقی به دو دسته بزرگ تقسیم می شود 1- بیماری آترواسکلروتیک یا تصلب شرایین Atherosclerotic Cardiovascular Disease و2-نارسایی قلبی [Heart Failure [HF
1- بیماری آترواسکلروتیک یا تصلب شراین ASCVD]Atherosclerotic Cardiovascular Disease] این بیماری که جرء عوارض ماکروواسکولر دیابت است شامل 3 گروه بیماری با منشاء آترواسکلروتیک یا تصلب شراین است A- بیماری عروق کرونری قلب CHD و B-بیماری مغزی عروقی CVD وC- بیماری عروق محیطی PDA؛ حالت های شایع همراه دیابت نوع 2 مانند فشار خون و چربی بالا جزء ریسک فاکتور های بیماری قلبی عروقی ASCVD می باشند و خود دیابت ریسک فاکتور غیر وابسته ASCVD می باشد.
تعریف پیشگیری، تشخیص، ارزیابی و مدیریت فشار خون بالا در بزرگسالان دیابتیک
تعریف فشارخون: اگر فشارخون سیستولیک مساوی یا بالاتر از 130 و دیاستول مساوی یا بالاتر از 80 میلی متر جیوه باشد.AHA-ACC
فشارخون در افراد دیابتی نوع 1و2 شایع می باشد وبعنوان ریسک فاکتور مهم عوارض ASCVD و میکروواسکولار محسوب می شود.شواهد زیادی وجود دارد درمان فشارخون حوادث ASCVD ,نارسایی قلبی وعوارض میکروواسکولار را کاهش می دهد.
1-در کسانی که ریسک فاکتور قلبی عروقی بالا دارند یا 10 سال ASCVD بالای 15 درصد فشار خون کمتر از 130/80 مطلوب است. 2- در کسانی که این ریسک را ندارند زیر 140/90 مطلوب است . درمان دارویی نمی شود. 3-در خانمهای دیابتی حامله 120-80/ 160-120 مطلوب است. البته فشارخون هدف باید به صورت فردی تعیین شود.
Classification of Diabetic Neuropathy
3-• Symmetric polyneuropathy•-1 Polyradiculopathy•-2 Autonomic neuropathy تقسیم بندی نوروپاتی دیابتی 1- نوروپاتی محیطی دیابتی DPN و 2-نوروپاتی اتونومیک دیابتی DAN
American Diabetes Association]=ADA neuropathy]
screening
recommendation
تمام بیماران باید ارزیابی غربالگری از نظر وجود نوروپاتی در موقع تشخیص دیابت نوع 2 و پنج سال بعد تشخیص دیابت نوع 1 و سپس حداقل سالانه انجام گردد.ارزیابی برای پلی نوروپاتی قرینه انتهایی باید شامل چه معایناتی باید باشد؟
پیشگیری از رتینوپاتی دیابتی
استراتژی اجرایی برای کمک بیماران دیابتی ،بهبود کنترل قند موجب کاهش ریسک یا آهسته شدن پیشرفت رتینوپاتی (بیماری چشمی )می شود.
استراتژی اجرایی برای کمک بیماران دیابتی ،بهبود کنترل فشارخون وچربی خون موجب کاهش ریسک یا آهسته شدن پیشرفت رتینوپاتی(بیماری چشمی ) می شود.
با کنترل دقیق قند خون فشار خون و چربی خون و معاینات منظم چشم می توان رتینوپاتی دیابتی را به حداقل رساند. اگرچه حتی با مراقبت مطلوب، همیشه نمی توان آسیب رتین را آهسته نمود و یا از بروز آن پیشگیری نمود.
بیماری مزمن کلیه ومدیریت ریسک Chronic Kidney Disease and Risk Management
یک بحران سلامت عمومی می باشد و با افزایش شیوع ، افزایش هزینه و نتایج نامطلوب همراه است . (CKD) بیماري مزمن کلیوي توصیه های مهم ADA بیماري مزمن کلیوي
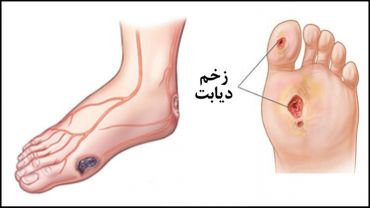
زخمها ی پا وقطع عضو پا که متعاقب 1- نوروپاتی دیابتی و 2-یا بیماری شریان عروقی اتفاق می افتد شایع و درگیری اصلی بیماران دیابتی است.تشخیص و درمان زودرس ان در افراد با ریسک بالا رخم و قطع پا در نتایج بیماری موثر است. این افراد با ریسک بالا کدامند؟
1-دیابتی هایی که قندشان خوب کنترل نمی شود. 2-نوروپاتی محیطی با از دست دادن حس محافظتی LOPS و 3-سیگاریها
4-تغییر شکل پا 5-پینه پا میخچه قبل از زخم 6-بیماری شریان محیطی 7-سابقه زخم پا 8-قطع عضو پا 9-ضعف بینایی
10- بیماری مزمن کلیه مخصوصا بیمار دیالیزی
افراد مبتلا به دیابت باید درمورد چگونگی معاینات پا و چگونگی تشخیص علایم اولیه ی مشکلات پای دیابتی آموزش داده شوند. بیماران باید در مورد مدیریت مراقبت های پا در خانه و نحوه ی تشخیص و زمان مراجعه به پزشک آموزش ببینند . همچنین باید از موارد اورژانس مراجعه به پزشک درمورد مشکلات حاد پا آگاهی یابند.
هایپوگلایسمی [افت شدید قند خون]:Hypoglycemia
● علل کاهش قند خون هيپوگليسمي چي است؟
عوامل زير مي توانند باعث کاهش قند خون شوند:
▪ فراموش کردن يا دير خوردن يک وعده غذايي اصلي يا ميان وعده
▪ دريافت غیر کافي مواد نشاسته اي در غذاهاي اصلي يا ميان وعده ها
▪ انجام ورزش بيش از حد معمول يا ورزش برنامه ريزي نشده
▪ افزايش ميزان مصرف قرص هاي خوردنی نظير گلي بن کلاميد و داروهای تزریقی مثل انسولین NPH
▪ بيماري کليه يا کبد که به دليل کاهش دفع دارو، باعث افزايش غلظت آن در خون شده باشد.
▪ تداخل اثر ديگر داروهاي مصرفي بيمار با داروهاي ضد ديابت بنابراين براي شروع يک داروي جديد، حتماٌ با پزشک خود مشورت شود. علامت ها و نشانه هاي کاهش قند خون چيست؟
زماني که غلظت قند خون پايين تر از حد معمول (معمولاٌ کمتر از حدود ۷۰ ميلي گرم در دسي ليتر) باشد، علامت هاي کاهش قند خون پديدار مي شوند.
علامت هاي هشدار دهنده افت قند خون عبارتند از:
▪ احساس ضعف و گرسنگي 
▪ لرزش دست ها
▪ تعريق فراوان
▪ عصبانيت و آشفتگي
▪ تپش قلب و نبض سريع
▪ گزگز و مورمور در اطراف دهان و انگشتان
▪ تاري ديد
علامت هاي ديگر:▪ سردرد
▪ رنگ پريده گي
▪ تغيير خلق و خو
▪ کاهش تمرکز و حواس و پيدايش توهمات ذهني
▪ تحريک پذيري
▪ گيجي و منگي
▪ اختلال تکلم
▪ دو بيني
▪ پایین آمدن سطح هوشياري
▪ تشنه
HYPOGLICEMIA ASSESMENT.PREVENTION.AND TREATMENT
توصیه ها Recommendation
1-هایپوگلایسمی فاکتور محدود کننده مهم در مدیریت درمان دیابت نوع 1 و 2 می باشد تمام دیابتی هایی که در ریسک هیپوگلیسمی هستند در هر ویزیت در مورد علایم و نشانه های هیپوگلیسمی وسابقه آن سوال شود.و اگر اندیکاسیون دارد ارزیابی شود.
2-در دیابتی هایی که درمان دارویی می گیرند،جستجو ,غربالگری و ارزیابی از نظر اتفاق افتاده هیپوگلیسمی تشخیص داده نشده انجام شود وتوجه کنیم که ممکن است هیپوگلیسمی خراب کنندهبا علائم ویا بدون اعلان داشته باشد. Unawarness hypoglycemia
3- پزشکان زمانی که داروی دیابت واهداف گلایسمیک را تعیین می کنند ریسک هایپوگلایسمی اشخاص را مد نظر قرار دهند.جدول 6.5
4- استفاده از CGM برای افراد در ریسک هایپوگلایسمی مفید است و توصیه می شود.
5-برای درمان هایپوگلایسمی فرد هوشیار زیر 70 ,گلوکز ترجیح داده میشود هر چندفرم های دیگر کربوهیدرات حاوی گلوکزدر ترکیب ممکن است استفاده شود.تکرار درمان بعد 15 دقیقه اگر همچنان هایپوگلایسمی وجود داشته باشد.
6-تمام دیابتی هایی که انسولین میگیرندودر ریسک هایپوگلیسمی باشند، باید گلوکاگون تجویز شود.خانواده،مراقبان,پرسنل مدرسه و تمام کسانی که بیمار را پشتیبانی می کنند محل نگهداری گلوکاگون را بدانند ودرمورد بکاربردن ان اموزش داده شود.بکاربرده گلوکاگون احتیاج به تنظیمات خاص نداشته باشد.
7-تمام دیابتی هایی که انسولین میگیرند و در ریسک هایپوگلیسمی باشند، در مورد پیشگیری و درمان هایپوگلایسمی باید آموزش ببینند و چنین آموزشی با توجه به حوادث تجربی ها یپرگلایسمی ادامه دهند.
8-در صورتیکه یک یا بیشتر حملات مرحله 2 یا 3 هایپوگلایسمی رخ دهد باید در برنامه درمانی قند خون ارزیابی دوباره شود ودر صورت لزوه کاهش دوز یا تغییر نوع دارو انجام شود.9- اگر اختلالی در هایپوگلایسمی آگاهانه علائم دار ایجاد شود برای مشاوره و مراقبت تخصصی ارجاع شود تا مداخلات با شواهد بیشتر جهت اصلاح اختلالی در هایپوگلایسمی آگاهانه کمک کنند.اگر اختلال شناختی یافت شود باید ارزیابی ادامه دار اختلال شناختی با افزایش مراقبت از نظر هایپوگلایسمی توسط پزشک ؛بیماز و مراقبان پیشنهاد شود.
HYPOGLYCEMIA DEFINITION S AND EVENT RATES
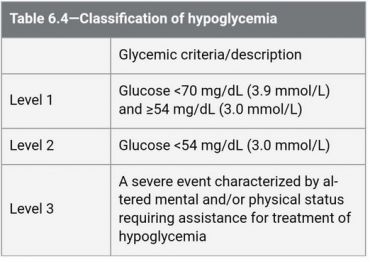
طبقه بندی هیپوگلیسمی :
سطح 1-قند پایین 70 وبالای یا برابر54 میلی گرم در دسی لیتر در افراد عادی قند خون 70 یک آستانه است که مکانیسم خودتنظیمی بدن موجب طبیعی شدن قند خون می شود ولی در افراد دیابتی یا تجربه علائم هیپوگلیسمی ندارند که به ان هیپوگلیسمی بدون اعلام unawarness hypoglycemia می گویند یا مکانیسم جبرانی خوب کار نمی کند.
سطح 2-قند پایین 54 میلی گرم در دسی لیتر آستانه علائم نورو گلیسمی خود را نشان می دهد.اگر بیمار در سطح 2 بدون علائم ادرنو و هایپوگلایکوپنیک باشد ممکن است unawarness hypoglycemia داشته باشد که یک علامت هشدار باشد.
سطح 3-یک حادثه شدید که تغییر هوشیاری {منتال} و یا موقعیت فیزیکی که احتیاج به کمک دیگران برای کمک دارد.در این سطح چه آگاهانه یا بدون آگاهی ممکن است منجر به از دست دادن هوشیاری,تشنج و کما شود.ممکن است صدمه حاد از قبیل افتاده یا سقوط و تصادف رانندگی و یا جراحت شود.اگر سطح 1ویا2 در شخصی تکرار شود تنظیمات رژیم درمانی , مداخلات تغییر رفتاری و استفاده از تکنولوژی کمک کننده در جلوگیری و تشخیص هیپوگلیسمی, صورت گیرد.
HYPOGLICEMIA RISK ASSESMENT
درمان هیپوگلیسمی Treatment
● در مواقع کاهش قند خون چه بايد کرد؟درمان اورژانسی هیپوگلیسمی
درمان هیپوگلیسمی سطح 1.در بیمارانی که قادر به خوردن میباشند، میتوان از قرصهایا مایعات حاوی گلوکز، شیرینی یا غذا استفاده نمود.هنگام افت قند خون بايد از مواد قندي سريع الاثر مانند نصف ليوان آبميوه، چند قطعه شيريني، ۳ حبه قند يا آب نبات استفاده نمود. مقدار مصرف اين مواد{ 20-15 گرم }در شروع است ولی دردر افراد مختلف متفاوت است . 15 دقیقه بعد قند باید قند خون را اندازه گرفت اگر هنوز زیر 70 است دوبار باید 20-15 گرم قند بدهیم تا به بالای 70 برسد اما بايد توجه داشت که به دنبال مصرف مواد قندي زود اثر، مواد قندي طولاني اثر يا يک وعده غذايي کامل نيز مصرف شود. اين کار به منظور پيشگيري از کاهش دوبارة قند خون انجام مي گيرد. مواد قندي طولاني اثر شامل يک عدد ساندويچ، يک عدد ميوه، بيسکويت يا يک وعده غذايي کامل است.
GLUCAGON
درمان سطح 2 یا قند خون زیر 54 و 3 یا در ریسک سطح 2 و3 هستند. اگر درمان وریدی قابل انجام نباشد، از گلوکاگون زیرجلدی یا عضلانی (1mg) (در بزرگسالان ) به ویژه در مبتلایان به دیابت نوع I استفاده می شود.مراقبان بیمار و پرسنل مدرسه و اعضای خانواده دیابتیکها باید از محل گلوکاگون و کی و چگونه از گلوکاگون استفاده کنند .با توجه به اینک گلوکاگون نوع استنشاقی و محلول ثابت هم دارد محدود به استفاده فقط توسط متخصصین مراقبت بهداشتی نیست. اگر بیمار قادر به خوردن نباشد باید از درمان تزریقی استفاده کرد. تجویز ۲۵ گرم گلوکز وریدی[ 50%Dextrose]و سپس انفوزیون گلوکز تحت مانیتورینگ سریال گلوکز پلاسما، درمان تزریقی این بیماران می باشد.شروع 25-10 گرم یا 50-20 سی سی در عرض 3-1 دقیقه تزریق شود و سپس دکستروز 10%-5% هر 15 دقیقه قند خون چک شود تا قند خون بالای 100 برسد.تزریق سریع یا زیاد دکستروز 50% ممکن است موجب سندروم هایپر اسمولار شود و استفاده مداوم طولانی ای سرم مخصوصا اگر قند خیلی بالا رود موجب هیپوکالمی می شود.سرم هیپرتونیک 50% در مواقعی که از وریدهای مرکزی تزریق می شود باید رقیق و آهسته تزریق شود.
هیپوگلیسمی یا کاهش قند خون:
علائم آن شامل بیقراری و اضطراب، عرق سرد، تپش قلب، لرزش بدن ، خستگی ، احساس گرسنگی و پوست رنگ پریده می باشد و در نهایت کاهش سطح هوشیاری
1 - مرحله یک با قند خون کمتر از 70
2 - مرحله دو با قند خون کمتر از 54 و بیمار هنوز هوشیار است
3 - مرحله سه بیمار بیهوش می باشد
درمان هیپوگلیسمی:
هیپوگلیسمی یک از اورژانسهای پزشکی می باشد که بایستی در اولین فرصت سطح قند خون اصلاح شود، بدین گونه که اگر بیمار هوشیار می باشد به وی یک ماده زود جذب قندی)به اندازه 15 گرم کربوهیدرات( داده می شود بعنوان مثال یک قاشق غذاخوری عسل یا یک قاشق غذاخوری آب مربا ، یک قاشق غذا خوری شکر حل شده در یک لیوان آب یا نصف لیوان نوشابه یا نصف لیوان آبمیوه بازاری یا پنج عدد قند حل شده در آب به بیمار داده، 15 دقیقه صبر می کنیم، اگر قند خون به بالای 70 نرفت مجددا مرحله فوق تکرار می شود و 15 دقیقه دیگر صبر می کنیم ، اگر قند خون بیشتر از 70 شد، بایستی یک وعده غذائی حاوی کربوهیدرات دیر جذب به بیمار داده شود، ولی اگر بیمار بیهوش بوده بهیچ عنوان به بیمار غذا ندهید، بلکه بایستی در منزل آمپول گلوکاگون داشته برای افرادی که وزن آنها کمتر از 30 کیلوگرم می باشد نصف آمپول و برای بیشتر از 30 کیلوگرم یک عد آمپول گلوکاگون زیر جلدی تزریق شود که بسرعت سبب افزایش قند خون می شود و اگر آمپول نبود ویال دکستروز 50 درصد تزریق شود و اگر هم ویال موجود نبود یا با اورژانس تماس گرفته شود و یا بیمار سریع به بیمارستان منتقل شود.
در هیپوگلیسمی ناشی از سولفونیل اوره ها از اکترئوتاید استفاده میشود. اکترئوتاید یک آنالوگ سوماتوستاتین بوده که ترشح انسولین را مهار میکند. درمان با اکترئوتاید، موقتی بوده و بیماران هرچه سریعتر باید غذا بخورند.
https://www.uspharmacist.com/article/addressing-hypoglycemic-emergencies
ورزش و فعالیت فیزیکی و هیپوگلیسمی
در بیماران دیابتی که انسولین یا داروی ترشح کننده استفاده می کنند, اگر مقدار دارو یا مصرف کربوهیدرات را تغییر ندهد,فعالیت فیزیکی ممکن است موجب افت قند خون شدید شود.اشخاصی که این داروها را مصرف می کنند اگر قند خون زیر 90 باشد ,ممکن است قبل از ورزش احتیاج به خوردن غذا پیدا کنند. این موضوع بستگی به موارد زیر دارد.1-ایا قادر هستند مقدار انسولین را در حین ورزش پایین بیاورند [مانند پمپ انسولین یا کاهش دوز انسولین قبل ورزش]2-زمانی که ورزش انجام می شود 2- شدت ورزش 4- مدت ورزش .در بعضی بیماران,افت قند خون بعد ورزش و حتی چند ساعت بعد ورزش به علت افزایش حساسیت به انسولین اتفاق بیافتد.در بیمارانی که انسولین و داروهای ترشح انسولین استفاده نمی کنند,اقدامات پیشگیری از افت قند خون لازم نیست.بعلت تغییرات قند خون در جواب به ورزش و بسته به اثرات ورزش [ شدت و مدت ورزش], بهتر است قبل و بعد از ورزش ,قند خون بیمار اندازه گیری شود.
پیشگیری از هیپوگلیسمی Prevention
استفاده از تکنولوژی CGM در پیشگیری از هیپوگلیسمی دیابت
بیماریهای تداخل کننده Inter current Illness
https://www.uspharmacist.com/article/addressing-hypoglycemic-emergencies
There was a problem loading image 'images/photo_2023-01-13_20-54-24.jpg'
هدف مدیریت کنترل و درمان دیابت چیست؟ هدف کنترل و درمان 1-عوارض دیابت 2-بالا بردن کیفیت زندگی 3- بیماریهای همراه یا کوموربیدیتی می باشد.
1-عوارض دیابت مثل قلب کلیه چشم سیستم عصبی جسمی و خودکار و پای دیابتی در بخش مقالات عوارض A-ماکرو واسکولار B-میکروواسکولار بررسی میشود. 2-کیفیت زندگی یا نحوه زندگی {تغذیه .ورزش رفتارهای روحی و ترک سیگار }در قسمت آموزش کنترل ودرمان دیابت بررسی می شود.
3-بیماریهای همراه دیابت {مرض قند}یا کوموربیدیتی ها
در این صفحه می خواهم در مورد بیماری های همراه دیابت {مرض قند}یا کوموربیدیتی ها اطلاعاتی ارائه دهم . بیماریهای همراه دیابت کدام بیماریها هستند؟ این بیماریها در افراد دیابتیک بیشتر از افراد غیر دیابتی دیده می شوند. بنابراین در کنترل مدیریت و درمان دیابت به عنوان هدف سوم درمان در نظر میگیریم.
بیماریهای همراه دیابت {مرض قند}یا کوموربیدیتی ها عبارتند از:
1- بیماریهای سیستم ایمنی مانند الف- تیروئید ب-سلیاک روده ای ج-کارکر کم ادرنال اولیه د-التهاب معده ه-هپاتیت کبد{جگر}ز-درماتومیوزیت {پوستی عظلانی} ر-میاستنی گراو {عضلانی ریوی}
2- سرطان کبد .لوزالمعده.رحم. روده بزرگ.پستان-ومثانه 3- زوال عقلی و شناختی مانند آلزایمر و دمانس عروقی 4- بیماری کبد چرب غیر الکلی 5-پانکراتیت .التهاب لوزالمعده 6-شکستگی ها 7-HIV ایدز 8- کمبود هورمون جنسی مردانه تستوسترون 9-اپنه یا خفگی انسدادی در حین خواب 10- بیماری لثه 11-بیماری های روحی وهیجانی {اموشنال} 12-اضطراب 13-افسردگی {دپرسیون} 14-بیماری رفتاری غذایی پرخوری و بی اشتهایی 15-بیماری ذهنی جدی 16-بیماریهای پوستی 17- بیماریهای عفونی ویروس باکتری وقارچ
1-بیماریهای سیستم ایمنی
مرض قند تایپ 1ممکن است غیر از بیماریهای زیر در زمینه های بیماریهای ژنتیک اختصاصی و سندروم پلی گلاندولار اتوایمیون اتفاق بیافتد. ممکن است عوامل متعدد شروع کننده بیماری اتوایمن وجود داشته باشد از جمله پپتیدهای گلیادین در سلیاک مخصوصا علائم :اسهال,سوء جذب و شکم درد نشانه:پوکی استخوان,کمبود ویتامین,کم خونی فقر اهن و در صورت کم خونی و نوروپاتی اندازه گیری VIT B12 لازم است.
الف-تیروئید هیپوتیروئیدیسم
پ-سلیاک روده ای
ج-کارکرد کم آدرنال Addison disease
د-التهاب معده
ه-هپاتیت اتوایمن کبد
ز-درماتومیوزیت
ر-میاستنی گراو
ژ-کم خونی پرنیشیوز مخصوصا کمبود vit B12
2- سرطان
ریسک سرطانهای زیر ممکن است در افراد دیابتی افزایش یابد. 1-کبد 2-پانکراس 3- آندومتریوز رحم 4- روده بزرگ و رکتوم 5-پستان 6- مثانه بر حسب سن بالا و سیگاری بودن چنس و ریسک فاکتورهای همراه مانند چاقی کم تحرکی غربالگری جهت تشخیص کانسر انجام گردد.مثلا شروع جدید دیابت غیر تیپیک {بدن نحیف و لاغر و سابقه خانوادگی منفی } در بیماران میانسال و پیر دنبال غربالگری کانسر آدنوکارسینومای پانکراس باشیم.ولی در صورت نبود علایمی مثل از دست دادن وزن و درد شکم غربالگری روتین توصیه نمی شود.
3-زوال عقلی و شناختی ; cognitive Impairment /Dementia
در مورد دیابتی ها با سابقه زوال عقلی و شناختی ,انتظار کنترل شدید قند خون را برای رفع نقص و رسیدن به قند خون ایده آل نداریم .درمان باید در حد پرهیز از هیپوگلیسمی {قند خون پایین} باید باشد.در دیابتی ها 73 درصد احتمال ابتلا تمامی انواع دیمنشیا را دارند و 56 درصد احتمال آلزایمر و 127 در صد زوال عقل عروقی را دارند.برعکس این موضوع هم صحیح است یعنی کسانی که زوال عقل دارند ؛در صد بیشتری دیابت دارند. بخصوص در افراد بالای 60 سال احتمال تمام انواع دیمنشیا [دیمنشیا آلزایمری و دیمنشیا عروقی ]بیشتر دارد.در این افراد بررسی 4 فاکتور مهم است.
1- قند بالا -باوجود اینکه بالا بودن ای وان سی ومدت طول کشیدن دیابت نوع 2 احتمال زوال عقل را بیشتر می کند. ولی کنترل شدید قند خون توصیه نمی شود
2- قند خون پایین - قند خون پایین زوال عقلی و شناختی را بشدت بدتر می کند. بنابر این نباید قند خون را شدید کنترل کرد.چون کنترل شدید قند خون ممکن است باعث افت قند خون در بعضی اوقات شود.
3-تغذیه -رژیم غذایی خاصی مثلا غذای مدیترانه ای برای جلوگیری از دیمنشیا وجود ندارد.
4- داروی ضد چربی -شواهدی وجود ندارد که استاتین ها باعث زوال عقل شود بنابر این بدون ترس در دیابتیی ها و در کسانی که ریسک بیماری قلبی عروقی دارند استفاده کنید
4-بیماری کبد چرب غیر الکلی
تمام بیماران دیابتی نوع 2 و پره دیابتیک که آزیم های کبدی(ALT) بالا دارند یا در تصویر Imaging و یا سونوگرافی کبد چرب دارند از نظر وجود استاتو هپاتیت و فیبروز کبدی بررسی شود.
تظاهرات بیشتر شدید کبد چرب غیرالکلی شامل1-استاتوهپاتیک غیر الکلی از التهاب ساده mild inflammation تا NASH و2-فیبروز کبدی 3-سیروز 4-هپاتوسلولار کارسینوما می باشد.
ریسک در افراد چاق,کاردیومتابولیک ریسک,مقاومت به انسولین که بالای 50 سال ,ویا بالا رفتن آنزیمهای کبدی ALT یا AST بالای 30 بیشتر از 6 ماه دوام داشته باشد که خود به فاکتور های زیر ارتباط دارد 1-BMI بالا 2-اندازه دور مچ 3-سطح تری گلیسرید 4- پایین بودن کلسترول HDL .
تستهای غیر تهاجمی سونوگرافی و بیومارکرهای فیبروزیس ممکن است برای ارزیابی فیبروز کبد استفاده شود. ولی ارجاع به متخصص کبد و انجام بیوپسی کبد برای تشخیص قطعی انجام شود.
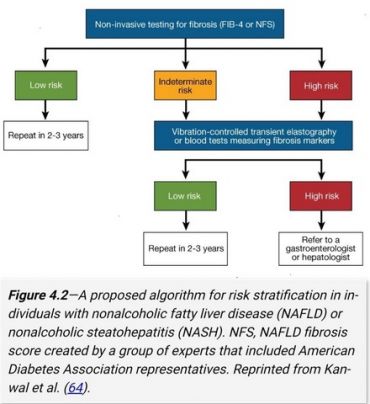
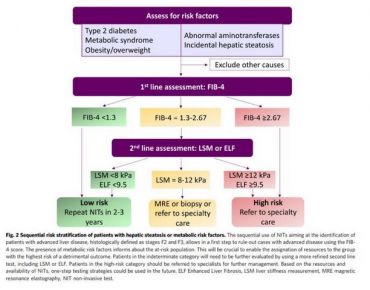
اخیرا اجماع عمومی وجود دارد که fibrosis-4 index یک استراتژی دارای صرفه اقتصادی زیاد برای غربالگری افراد پره دیابت ,افراد باریسک بالا کاردیومتابولیک و دیابتیک می باشئد.که برای ارزیابی ریسک فیبروز کبدی بکار می رود.
برای ارزیابی تشخیص و مرحله بندی و ریسک فیبروز کبدی از fibrosis-4 index calculator استفاده می شود.اگر از 1.3 کمتر باشد فیبروز با ریسک کم low است اگر 2.67-1.3 باشد ریسک متوسط intermediate است.اگر 2.67باشد ریسک بالای High است.
F0 =no fibrosisو F1=mild وF2=intermediatوF3= advanced=severe=high وF4=cirrhosis
تمام بیماران دیابتی نوع 2 که NAFLD دارند 1- تغییر روش زندگی مانند کاهش وزن با استفاده از داروها با تاکید Glp 1 و2-جراحی باریاتریک Bariatric surgery و3- Pioglitazone و GLP-1RA s
برای بهبود ابنورمالی متابولیک در دیابتی ها 1- کاهش وزن 2-کنترل دیابت و 3-داروهای ضد چربی همچنین برای این بیماری مفید است.ویتامین ای و پیوگلیتازون در استاتو هپاتیت ثابت شده بافت کبد را بهبود میدهد ولی اثرات دراز مدت کبدی شناخته شده نیست. در مورد لیراگلوتاید{ویکتوزا} و SGLT2 مطالعات ابتدایی است هر چند ممکن است حداقل گاهی به وسیله کاهش وزن موثر باشد.
5- پانکراتیت
دیابت ارتباطی با بیماری اگزوکرین پانکراس دارد ماننند پانکراتیت که ساختمان و فیزیولوژی {کار} پانکراس را درگیر میکند که اغلب باعث اختلال ناکارآمدی اگزوکرین و اندوکرین می گردد.دیابتی ها دو برابر احتمال پانکراتیت حاد دارند.بعد از پانکراتیت 1/3 افراد دیابت یا پره دیابتیک می شوند.برای بیمارانی که بعلت پانکراتیت مزمن و مکرر احتیاج به عمل جراحی برداشتن کامل پانکراس دارنند پیوند جزیره ای از پانکراس خود فرد {Islet autotransplantation}انجام شود. در اینصورت 1/3 بیماران انسولین ندارند.
Islet autotransplantation باید در یک مرکز مجهز و ماهر انجام شود.
6- شکستگیها وbone health
در هر دو نوع دیابت 1و 2 در زن و مرد شکستگی سر فمور یا هیپ افزایش می یابد.در تایپ 1 استئوپروز یا پوکی استخوان وجود دارد ولی در تایپ2 با وجود تراکم استخوانی بالا افزایش شکستگی سر فمور وجود دارد.دستورات پیشگیری از شکستگی مانند افراد عادی می باشد و شامل فراهم کردن ویتامین D می باشد. برای دیابتیک نوع 2 داروهای دسته تیازولیدین دیونها و SGLT2 ها با احتیاط استفاده شود.
7- ایدز
در بیماران HIV در سه زمان تست قند ناشتا انجام شود 1-در شروع درمان آنتی رتروویرال 2-در زمان تغییر نوع و مقدار دارو 4- 3-6 ماه بعد شروع درمان یا تغییر دوز یارنوع درمان غربالگری انجام گردد.ریسک دیابت با داروهای مهار کننده پروتئاز {Pls} و مهار کننده نوکلئوتید تبدیل کننده ترانس کریپتاز {NRTls} افزایش می یابد. بیش از 5 درصد تحت درمان با PLs دیابت و 15 در پره دیابت می گیرند.این دارو باعث مقاومت به انسولین و نابودی {آپوپتوز} سلولهای بتا پانکراس می شود.داروهای NRTL s باعث مقاومت به انسولین از طریق لیپو هیپرتروفی و لیپواتروفی می شود. اندازه گیری HbA1c بعلت اینک کمتر تخمین می زند توصیه نمی گردد.در پره دیابتیک ها, کاهش وزن تغذیه بهداشتی و فعالیت بدنی باعث کاهش پیشروی به دیابت می شود.پیشگیری مراقبت بهداشتی مانند دیابتی ها ی بدون HIV می باشد.بیماران تحت درمان آنتی رتروویروس که افزایش قند دارند اگر داروهای جایگزین ایمن داشته باشند ممکن است جایگزین شود.ولی باید دو فاکتور موثر بودن و عوارض دارویی را در نظر بگیریم.در برخی موارد داروهای ضد قند خون ممکن است هنوز ضروری باشد.
8-کمبود هورمون جنسی مردانه
در بیماران دیابتی که علایم هیپوگنادیسم مانند 1- کاهش میل جنسی 2- کاهش فعالیت جنسی 3- ناکارآمدی در راست شدن الت تناسلی را دارند تست هورمون تستسترون صبحگاهی داده شود.متوسط مقدار پایین تستوسترون را با توجه به سن بیمار با افراد بدون بیماری مقایسه شود. در افراد چاق این مقدار گیج کننده است.دادن تستوسترون در افراد با علایم هیپوگنادیسم باعث بهبودی عمل جنسی احساس خوب بودن افزایش توده عضلانی و قدرت کشیدگی و دانسیته استخوانی می شود.در کسانی که تستوسترون کلی انها نزدیک پایین نرمال است یا در کسانی که انتظار SHBG پایین دارند بهتر است تستوسترون آزاد و بیو اویلول نیز انجام شود.برای تشخیص هیپوگنادیسم اولیه و ثانویه ممکن است تست هورمونهای LH و FSH احتیاج باشد.
9-اپنه خفگی در حین خواب
در افراد چاق مخصوصا چاقی مرکزی سرعت سنی این بیماری بیشتر از 4-10 برابر می شود.این بیماری در دیابتی ها 23 در صد بیشتر است ولی در کل بیماری آپنه ها 58 در صد می باشد. 80 درصد دیابتی ها که آپنه در حین خواب دارند چاق هستند. اگر علایم این بیماری 1- خواب آلودگی افزایش یابنده در طی روز 2-خروپوف 3-تجربه آپنه را داشتیم تستهای غربالگری را باید انجام دهیم .
درمان بیماری شامل 1-متعادل کردن روش زندگی 2- راه هوایی با فشار مثبت مداوم 3-دستگاه دهانی باز نگهدارنده دهان 4 - جراح این درمان ها باعث بالا بردن کیفیت زندگی و فشار خون میشود ولی شواهد در کنترل قند خون متناقض می باشد.
10- بیماری لثه
بیماری لثه دندان در دیابتی ها شدید و در عین حال شایع است. امروزه بیماری لثه روی عوارض دیابت اثر دارد ولی شواهد کافی برای مفید بودن درمان مورد مناقشه است.
یک خبر آموزشی مهم از نظر مدیریت خطر بلایای وزرات بهداشت درمان و آموزش پزشکی اصلیترین علت ابتلا به سرطان دهان
سیگار کشیدن عمدهترین علت سرطان دهان است. در کسانی که سیگار میکشند به طور میانگین نسبت به افرادی که سیگار نمیکشند، چهار برابر احتمال ابتلا به سرطان دهان افزایش مییابد و این درحالی است که تنها نیمی از افرادی که مبتلا به سرطان دهان میشوند، حدود پنج سال بعد از تشخیص این بیماری زنده خواهند ماند. سیگار کشیدن، علت عمده بروز بیماریهای لثه است و لثه و استخوانهایی که از دندان حفاظت میکنند را تحت تاثیر قرار میدهد.سیستم ایمنی بدن نقش مهمی در کاهش میکروبهای مضری که میتوانند باعث بروز این بیماریها شوند، دارد. همچنین سیگار کشیدن با تاثیری که بر سیستم ایمنی بدن میگذارد، بدن را برای مقابله با میکروبها کم توان کرده و لثهها با احتمال بیشتری در معرض عفونتها قرار میگیرند.علاوه بر آن، میکروبها میتوانند با چسبیدن به مکانی که لثه به دندان پیوسته شده است، باعث بروز مشکل شده و در آنجا به علت وجود یک فضای عمیق باعث تشکیل «پاکت پریودنتال» شوند. وجود این فضا به این معنا است که محافظت کمتری برای نگه داشتن دندانها در مکان خودشان وجود دارد و در نتیجه احتمال بیشتری برای لق شدن دندانها وجود دارد. خونریزی لثهها یک نشانه رایج برای این مسئله است، با این حال در افراد سیگاری، نیکوتین، جریان خون را در لثهها کاهش میدهد و این ذخیره خون ضعیف، علائم را محو میکند؛ علائمی که در حالت عادی میتواند سرنخی برای تشخیص شروع این بیماریها باشد.بنابر اعلام بنیاد بیماریهای خاص، با ترک سیگار طی ۳ تا ۵ سال احتمال ابتلا به سرطان دهان به نصف کاهش یافته و با گذشت زمان و به مرور این احتمال کاهش خواهد یافت. با متوقف کردن مصرف سیگار، بدن افراد قادر خواهد بود که با میکروبهایی که منجر به بیماریهای لثه میشوند مقابله کند و حرکت جریان خون به سمت لثهها افزایش خواهد یافت که به سالم ماندن لثهها کمک میکند
11-بیماری روحی هیجانی
مسائل یا مشکلات روحی اجتماعی دیابت PSYCHOSOCIAL ISSUES
مراقبت های روانی-اجتماعی,با اقدامات همکاری تیم درمانی بر اساس بیمار محوری متمرکز شود وبرای تمام دیابتیک ها سرویس دهی شود . هدف از ان به حداکثر رساندن نتایج بهداشتی و سلامت و بالا بردن کیفیت زندگی سالم میباشد.ترکیبی از فاکتورهای احساسی,رفتاری,اجتماعی و محیطی به عنوان فاکتورهای روحی- اجتماعی شناخته شده است.ای فاکتورها روی زندگی دیابتی های نوع 1 و 2 تاثیر دارد ودر رسین به نتایج پزشکی رضایتمند و سرحال بودن روحی نقش به سزایی دارند.بنابراین بیمار وخانواده او با فاکتورهای پیچیده و زیادی دست به گریبان هستند.احساس خوب بودن و تندرستی مهمترین قسمت مراقبت و خودمدیریتی بیماری است.مسائل اجتماعی و روحی ,توانایی بیماران و خانواده انها را در انجام مراقبت دیابتی و در نتیجه وضعیت احتمالی سلامت را ,مختل می کند.ابزارهای تشخیصی مناسب سبب می شود که پزشک در زمان مناسب انها را به مراکز مربوطه ارجاع دهد.شواهد و مطالعات نشان می دهد که با دخالت به موقع,مقدار A1C حدود 0.29 درصد کاهش می یابد.مراقبان غیر پزشک هم باید مشارکت کنند.زمانی که با ابزارهای قابل اعتماد و استاندارد , در صورت یافتن علائم و شواهد روحی جهت ارزیابی ,تشخیص و درمان تخصصی تر به مراکز تخصصی روحی روانی فرستاده و ارجاع گردد.
غربالگری
غربالگری روحی -اجتماعی و پیگیری های بعدی ان, شامل موارد زیر می باشد [البته محدود به موارد زیر نیست]. 1- نگرش و گرایشات در مورد دیابت 2-انتظارات برای مدیریت پزشکی و نتایج 3-اخلاقیات و عواطف و 4-کیفیت زندگی در ارتباط با دیابت و یا عمومی 5-منابع موجود[اقتصادی,اجتماعی,احساسی] 6-تاریخچه سوابق روحی روانی .مراقبان باید علائم و نشانه های دیسترس دیابتی,افسردگی, اضطراب,بیماریهای خورن غذا و قابلیت های شناختی,با ابزارهای قابل اعتماد و استاندارد ارزیابی شود این ارزیابی ها 1- در شروع ویزیت 2- در دوره های زمانی تعیین شده 3-در هر تغییری در بیماری,بستری در بیمارستان ,درمان مانند مسئله نرسیدن بهA1C مطلوب یا دوره زندگی مانند انتقال از کودکی به بزرگسالی و کیفیت زندگی انجام گردد.مشارکت دادن اعضای فامیل و مراقبان بیمار در این ارزیابی ها,توصیه می شود.در مورد دیابتیک های مسن[ بالا یا مساوی 65] ,از نظر اختلالات شناختی و افسردگی باید بررسی ویژه شود.بیماران احتمالا آسیب پذیری روحی را در زمانهای خاصی نشان می دهند.این زمان ها شامل 1-زمان تشخیص 2-تغییرات وضعیت پزشکی مانند انتهای ماه عسل دیابت 3-زمانی که به درمان شدت می دهیم 4-وقتی عوارض بروز می کند.تغییرات اصلی در دوره های زندگی را نشانه های اجتماعی سلامت می گویند.بنابراین در این مواقع,از جمله از دست داده شغل,تولد بچه و استرسهای خانوادگی دیگر به عنوان مراقبت روتین انجام گردد.مراقبان بهداشتی می توانند این ارزیابی را با طرح سوالاتی شروع کنند مثلا آیا تغییرات مداوم در عاطفه, خلق و خوی بیمار در عرض 2 هفته اخیر یا از اخرین ویزیت تاکنون, بروز کرده است؟ایا شخص می تواند شروع حادثه یا تغییر را تعیین کند؟ ایا موانع جدید و متفاوتی در درمان و خود مدیریتی مانند احساس دستپاچگی و استرس بعلت ابتلا به دیابت,تغییرات اقتصادی و تقاضای متناقض پزشکی مانند تشخیص بیماری همراه وجود دارد؟
بیماری پریشانی و نگرانی دیابتی Diabetes Distress
این بیماری در دیابتی ها,بسیار شایع می باشد واز بیماریهای روحی دیگر جدا می باشد.این بیماری را بخصوص درمواقعی که درمان به هدف نمی رسد و موقعی که عوارض بیماری شروع می شود زیر نظر داشته باشیم.DD به واکنش های روحی منفی شدید مربوط به موانع عاطفی و نگرانی مخصوص بیماریهای مزمن نسبت داده می شود نیاز های رفتاری دائمی خود مدیریتی بیماری [مانند مقدار دارو,مداومت , و تیتراسیون ,پایش مرتب قند خون,فعالیت فیزیکی,الگوی خوردن و مصرف غذایی ] و احتمال یا وقوع عوارض بیماری موجب DD می شود.در یک مطالعه, بروز بیماری حدود 45-18 درصد و شیوع بیماری حدود 45-36 درصد در عرض 18 ماه گرارش شده است مراقبان افراد دیابتی با ید علایم افسردگی اضطراب بیماریهای تغذیه ای و قابلیتهای شناختی با وسایل مناسب و و مطمئن ارزیابی کنید.دیابتیک هایی که DD دارند موجب میشود که A1C بالا ,اثرات کمتر,بد غذایی ورزش کمتر بروز کند. این ارزیابی ها 1- در شروع ویزیت 2- در دوره های زمانی 3-در هر تغییری در بیماری درمان یا دوره زندگی انجام گردد.این بیماری شامل 1-اضطراب 2- افسردگی 3- بیماری رفتاری غذایی 4- بیماری روحی عقلی جدی می باشد.افرادی که برای مقابله با بیماری آموزش خود مراقبتی داده می شوند اگر اموزش داده شده را پیگیری نکنند به تیم مراقبتی جهت ارزیابی و درمان دوباره ارجاع داده شود.مسائل روحی دیگر که روی نتایج بهداشتی و خود مراقبتی موثر است موارد زیر می باشد.1- نگرش و گرایشات در مورد دیابت 2-انتظارات برای مدیریت پزشکی و نتایج 3-اخلاقیات و عواطف و4-کیفیت زندگی در ارتباط با دیابت ویا عمومی 5-منابع موجود [اقتصادی,اجتماعی,احساسی] 6-تاریخچه سوابق روحی روانی
ارجاع به متخصص سلامت روانی ; Referral to a Mental Health Specialist
اندیکاسیون ها برای ارجاع بیمار بر اساس غربالگری مثبت بودن علائم در ارتباط با موارد زیر تعیین می شود. 1-تعادل کار و زندگی 2- دیسترس دیابتی 3-مشکلات مدیریت دیابت 4-افسردگی 5-اضطراب 6-بیماری روش خوردن غذا 7- اختلالات شناختی .این ارزیابی ها ودرمان در زمان معاینات روتین باید بررسی شود ومنتظر مسائل مخصوص یایا یافته های متابولیک و حالتهای روحی روانی مشخص نباشیم.در چه حالتهای هشدار دهنده ای یک شخص دیابتی را به مراکز و مراقبان بهداشت روانی جهت درمان ارجاع می دهیم؟ 1-در دیابتهای با دیسترس دیابتی که بعد از اموزش دادن هم خود مراقبتی مختل باشد. 2-اگر شخصی که با ابزارهای غربالگری قابل اعتماد از نظر علائم افسردگی مثبت باشد. 3-وجود علائم یا شک به رفتارهای بیماری غذایی ,بیماری خوردن و اختلال اگوی رژیم غذایی وجود داشته باشد.4-غفلت عمدی در درمان انسولین و داروهای خوراکی که برای کاهش وزن, تعریف شده است.5-اگر شخصی علائم و نشانه های اضطراب و ترس از افت قند ,دارد. 6-اگر شک بیماری جدی روحی دارد. 7-در جوانی و خانواده او که مشکلات خود مراقبتی رفتاری؛ بستری شدن مکرر جهت کتواسیدوز یا دیسترس شدید داشته باشد. 8- اگر شخصی علائم مثبت اختلال شناختی داشته باشد. 9- اختلال یا کاهش توانایی در رفتارهای خود مراقبتی دیابت وجود داشته باشد. 10-قبل از جراحی متابولیک یا باریاتریک و بعد جراحی اگر ارزیابی ها نشان دهد همچنان نیاز به حمایتهای تنظیمی دارد.دانش و مهارت های مراقبان بهداشتی را برای تشخیص و درمان و ارجاع بیمار بیشتر کنیم و ارتباط بیمار و مراقبان بهداشتی را به عنوان اساس مراقبت افزایش دهیم .کار مراقبت تیمی باید جهت حل مسائل روحی روانی را تقویت کنیم.
دیسترس روحی اجتماعی / عاطفی ; Psychosocial/Emotional Distress