PHARMACOLOGIC THERAPY FOR ADULTS WITH TYPE 1 DIABETES
چهار توصیه مهم در درمان دیابت نوع 1
1-بیشتر بیماران نوع 1 بالغ با انسولین زیر جلدی مستمر CSII یا تزریقات متعدد روزانه (MID) پیش از غذا prandial (تزریقی یا استنشاقی) و بازال انسولین basal درمان شوند.
2-بیشتر بیماران نوع 1بالغ بعلت ریسک هایپوگلایسمی پایین،انسولین آنالوگ ( یا انسولین استنشاقی )نسبت به انسولین تزریقی انسانی ارجح می باشد.
3-برای بیماران نوع 1بالغ استفاده زودتر CGM به منظور بهبود پیامدهای گلایسمی ،بالا بردن کیفیت زندگی وکاهش هایپوگلایسمی توصیه می شود.
4-برای تمام بیماران نوع 1بالغ AID System باید مد نظر گرفته شود.
5-بیشتر بیماران نوع 1بالغ به منظور بهبود پیامدهای گلایسمی ،بالا بردن کیفیت زندگی وکاهش هایپوگلایسمی تنظیم مقدار انسولین قبل غذا بر حسب مقدار غذای کربوهیدرات خوراکی وعلاوه بر آن مقدار چربی و پروتئین خوراکی آموزش ببینند.به آنها تنظیم مقدار انسولین (correction dose) بر اساس ۱-سطح قند خون قبل از غذا یا فعلی ۲-بالا پایین رفتن در طول روز Trends(اگر وجود داشته باشد) ،۳-مدیریت روز بیماری و۴-پیش بینی فعالیت فیزیکی تعیین می شود.
6-تمام دیابتی هایی که انسولین میگیرندودر ریسک هایپوگلیسمی باشند، باید گلوکاگون تجویز شود.خانواده،مراقبان,پرسنل مدرسه و تمام کسانی که بیمار را پشتیبانی می کنند محل نگهداری گلوکاگون را بدانند ودرمورد بکاربردن ان اموزش داده شود.بکاربرده گلوکاگون احتیاج به تنظیمات خاص نداشته باشد.7- برنامه درمانی انسولین ورفتار اتفاده از انسولین، در بازه زمانی منظم (هر ۶-۳ ماه)ارزیابی مجدد شود.فاکتورهای مخصوص همراه را در هدف قرار دادن درمان انتخابی تنظیم شود.از به هدف رسیدن قند خون اختصاصی فرد مطمئن شویم.
بیماران نوع یک که بخوبی از دستگاه CSII استفاده می کنندبعد از 65 سالگی هم می توانند ادامه دهند.
این بخش شامل 1- درمان با انسولین 2-درمان غیر انسولینی 3- درمان جراحی می باشد.
Insulin Therapy
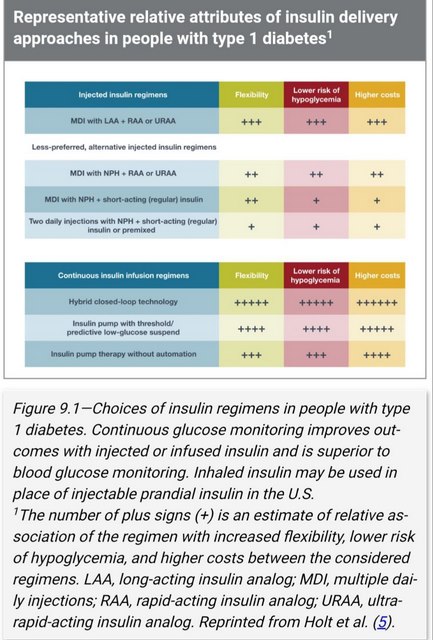
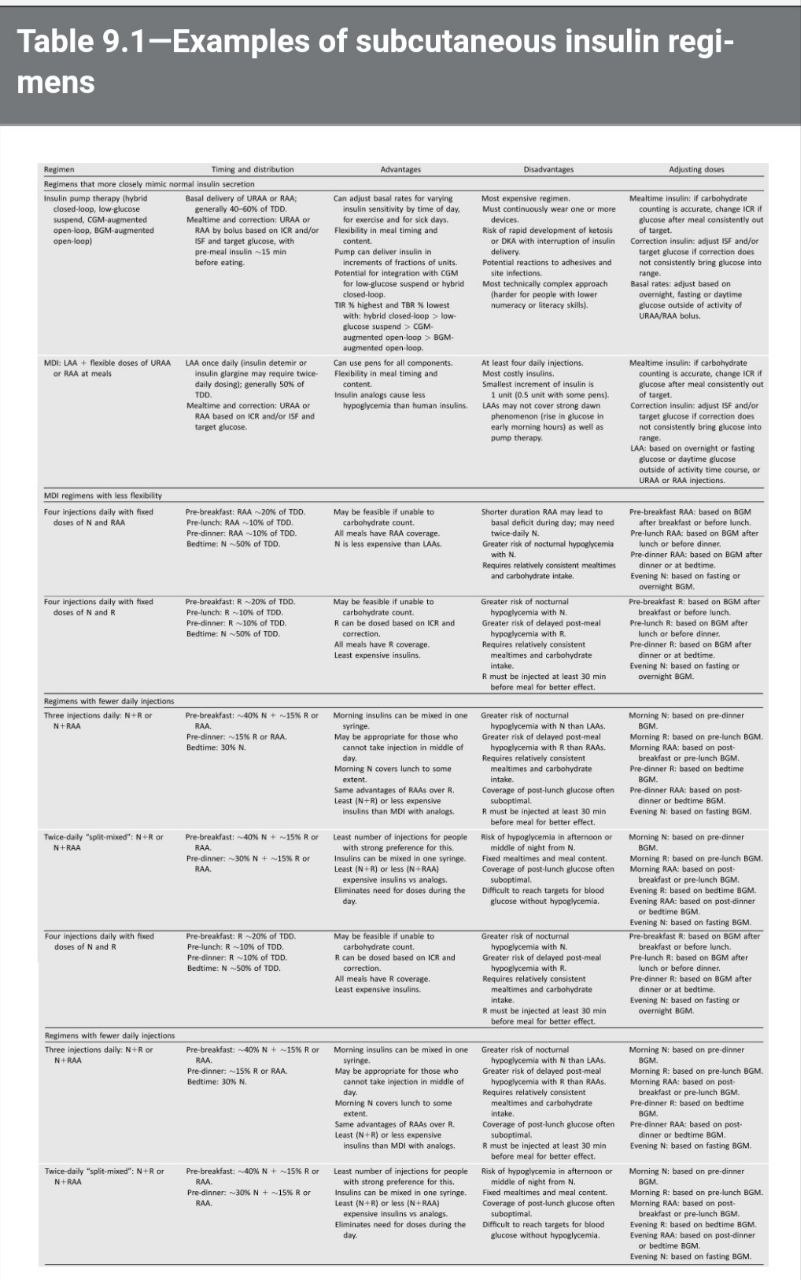
په علت اینکه مشخصه اصلی دیابت توع 1 فقدان یا نزدیک فقدان عمل سلولهای بتا پانکراس می باشد درمان با انسولین اساسی ترین درمان دیابت نوع 1 می باشد.فراهم شدن ناکافی انسولین نه تنها موجب قند بالا بلکه موجب بالا رفتن چربی تری گلیسرید وکتواسیدوز همانند کاتابولیسم بافتی می شود. پشتر بیماران نوع 1 با تزریقات متعدد روزانه بازال basal و پیش از غذا prandial انسولین [MDI]و یا انسولین زیر جلدی مستمر[CSII]توسط پمپ انسولین به صورت موثر و امن درمان می شوند. عموما انسولین مورد نیاز بر حسب وزن که دوز تیپیک 0.4 تا1 واحد بر کیلوگرم در روز تخمین زده می شود.در حین بلوغ بارداری و بیماری پزشکی مفدار مورد احتیاج بیشتر می شود.دوز شروع درمان 0.5 واحد بر کیلوگرم روزانه در دبابتیک هایی که مشکل خاص ندارن که نصف دوز را انسولین بازال و نصف دوز قبل غذا ها بزحسب اندازه گیری قند خون تقسیم می کنیم.ترشح انسولین به صورت فیزیولدژیک بر حسب نبد خون و اندازه غذا و تقاضای بافتهای بدن متفاوت است.برای بررسی این تفاوت شمارش کربوهیدرات غذایی وسطح گلوکز خون قبل غذا وپیش بینی فعالیت فیزیکی در تعیین مقدار انسولین تزریقی موثر است.در مقایسه [MDI]و[CSII] در نوع دوم مقداری HBA1C اندکی بهتر کاهش یافته است واندکی کاهش قند خون شدید هم داشته است .در ضمن کاهش هیپوگلیسمی شبانه در تزریق [CSII] توسط پمپ انسولین در نوع 1 دیابت نسبت به [MDI] بهتر می باشد.FDA امریکااولین سیستم پمپ هیبریدی لوله بسته را تایید کرده است. این سیستم hybrid closed-loop system به وسیله سواد و فرهنگ جوانان و بالغین تایپ 1 باید پشتیبانی شود و در بیماران انتخابی توصیه شود.این دو روش در مانی عوارض دیررس دیابت را کاهش می دهد و با وجود کاهش عوارض میکرو وماکرو واسکولار وکاهش مرگ ومیر بهر علت ولی درمان شدید با این روشها هیپوگلیسمی شدید مقداری افزایش می یابد.کلا انسولین های قلمی یا انالوگ با هیپوگلیسمی وافزایش وزت و HBA1C کمتر ی نسبت به انسولین ویالی یا انسانی بروز می کنند.انسولین های طولانی اثر { U-300 glargine or Deglodec } هیپوگلیسمی کمتری نسبت به U-100 Glargin در دیابت نوع 1 ایجاد می کند. انسولین کوتاه اثر انالوگ قبل غذا هیپوگلیسمی کمتری ایجاد می کند.بهترین زمان در تجویز انسولین قبل غذا بر اساس 1- نوع انسولین رگولار سریع اثر یا استنشاقی وغیره 2-اندازه گیری سطح قند خون 3- زمان غذاها 4-مصرف کربوهیدرات می باشد.بنابر این تجویز دوز انسولین قبل غذا برای هر بیمار اختصاصی تعیین شود.
تکنیک تزریق انسولین Insulin Injection Technique
اطمینان از اینکه بیمار ومراقب او از نحوه تکنیکهای تزریق انسولین اطلاع دارند موجب می شود که کنترل قند خون به بهترین حالت خود برسد وامن وسالم بودن تزریق انسولین تضمین شود.بنابر اینمهم است که انسولین در جای مناسب واز راه درستدر بدن ازاد شود.تکنیک مناسب تزریق انسولین شامل موارد زیر می باشد 1-ناحیه یا جای مناسب بدن 2-چرخش محل تزریق 3-مراقبت مناسب برای جلوگیری از عفونت وعوارض دیگر 4-اجتناب از تزریق داخل عضله انسولین یعنی زیر جلدی تزریق شود.محل های تزریق انسولین 1-شکم 2-ران 3-باسن 4-بالای بازو. به علتی که جذب اسولین در تزریق عضلانی متفاوت است ممکن است باعث هیپوگلیسمی شدید غیر قابل توضیح شود.ریسک هیپوگلیسمی در دیابتک های جوانتر وبمار لاغر تر وقتی که دراندامها استفاده می شود بیشتر از تزریق شکم و باسن اتفاق می افتد مخصوصا اگر از سوزا بلندتر استفاده شود.در یک مطالعه ای که در افراد چاق دیابتی انجام گرفته است ثابت شد که سوزن های کوتاه {4میلی متر انسولین قلمی }موثرتر وقابل تحمل تر از سوزن های بلند است.چرخش و جابجایی محل تزریق برای جلوگیری از لیپوهیپرتروفی ولیپواتروفی مورد نیاز است.توزیع وپخش شدن در جاهایی که پوست لیپوهیپرتوفیک است موجب 1-جذب غیر قابل پیش بینی انسولین و 2-افزایش متفاوت شدن سطح قند خون و3-حملات هیپوگلایسمی غیرقابل پیش بینی می شود.لیپوهایپرتروفی( تغییر بافت چربی زیر پوست) چیست و چه تاثیری بر مدیریت دیابت دارد؟انسولین مهمترین داروی کنترل دیابت در افراد مبتلا به دیابت نوع ۱ است و در گروهی از افراد مبتلا به دیابت نوع ۲ نیز استفاده میشود؛ بنابراین آموزش اصولی تزریق انسولین میتواند تأثیر بسزایی در مدیریت دیابت داشته باشد. یکی از مشکلات رایجی که با عدم آشنایی با اصولتزریق صحیح انسولین در ارتباط است، لیپودیستروفی یا آسیب بافت چربی زیرپوستی است. لیپودیستروفی ممکن است به شکل لیپوهایپرتروفی (بزرگ و متورم شدن بافت چربی) و یا لیپوآتروفی (از بین رفتن بافت چربی) باشد. لیپوهایپرتروفی شایعترین نوع تغییر بافت چربی زیرپوستی است که باعث میشود بافت چربی به شکل متورم، برآمده یا محدب به همراه تغییراتی در بافت نمایان شود و به ندرت نیز ممکن است با تغییر در رنگ پوست و یا رویش مو همراه باشد.بیماران ومراقبان او باید اموزش کافی در مورد جابجایی محل تزریق شناخت وجلوگیری از تزریق در نواحی هایپرتروفی پوست داده شود.همچنین ارزیابی وسایل تزریق وتکنیک تزریق انسولین هم صورت گیرد.رعایت تکنیک های تزریق نه تنها موجب موثر بودن درمان بلکه موجب بهبودعوارض بالینی می شود.
2-درمان های غیر انسولینی Non insulin Treatments for Type 1 Diabetes
داروهای تزریقی وخوراکی زیادی برای موثر بودن به عنوان داروی همراه انسولین مطالعه شده است.
pramlintide این دارو براساس امیلین پپتید بتا سلها عمل میکند تنها دارویی است که برای استفاده در بالغین دیابتی نوع 1 مورد تاییدFDA امریکا قرار گرفته است.وقتی این دارو همراه با انسولین استفاده می شود مقدار HBA1C به مقدار0-0.3 در صد کاهش میابد.
metformin متفورمین وقتی همرا با انسولین در دیابت نوع 1 استفاده می شود مقداری وزن و سطح چربی را کاهش می دهر ولی روی HHA1C اثری ندارد.
[GLP-1 ; [ LIRAGLUTID & EXENATIDE وقتی با انسولین استفاده می شود مقدار0.2 در صد HBA1C و مقار 3 کیلو وزن را کاهش می دهد.
SGLT2 i وقتی مهارکننده سدیم گلوکز ترانسپورتر 2 ها را همراه انسولین بکار می بریم وزن و HBA1C را بهبود می بخشد. هرچند عوارضی مانند کتواسیدوزیس را افزایش می دهد. sItagliflozin مهار کننده رسپتور سدیوم گلوکز ترانسپورتر1 و 2 اخیرا تحت بررسی توسط FDA امریکا می باشد.اگر مورد تایید قرار گیرد اولین داروی خوراکی همراه با انسولین مورد تایید FD خواهد بود پس تاکنون غیر از Pramlintide داروی دیگری در دیابت نوع 1 مورد تایید نمی باشد.
3- درمان جراحی SURGICAL TREATMENT FOR TYPE 1 DIABETES
Pancreas and Islet Transplantation
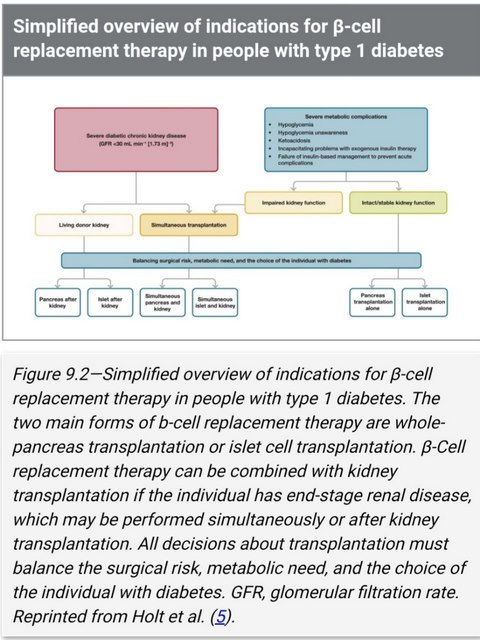
پیوند پانکراس وجزایر پانکراس با این عمل حراحی قند خون نرمال می شود ولی تمام مدت احتیاج به داروهای مهار کننده سیستم ایمنی حهت جلوگیری از دفع پیوند وخرابی سلولهای جزایر پانکراس پیدا می کند. در چه افراد مبتلا به نوع 1 باید برای جراحی کاندید شود.1-فقط دیابتی نوع 1 بدنبال پیوند کلیه همزمان پیوند پانکراس انجام دهد. 2-دیابتی نوع 1 که کتواسیدوز مکرر دارد 3-هیپوگلیسمی شدید باوجود درمان شدید دیابت.
درتمام دنیا allogenic islet transplantation به عنوان an organ trnsplant تنظیم می شود.در ایالت متحد آمریکا allogenic islet transplantation به عنوان a cell thrapy تنظیم می شود و اولین allogenic islet cell thrapy در سال 2023 با نام donislecel-jujn مورد قبول FDA قرار گرفته است.در دیابتی نوع 1 بعلت حملات هیپوگلیسمی شدید با وجود درمان شدید وآموزش به A1C مطلوب نرسد،این عمل انجام می شود.در یک جلسه تفاهم 2021 ADA/EASD consensus نمودار ساده کردن B-cel replacement therapy در دیابتی نوع 1شکل 2-9 بالا ارائه شده است.
كنترل ديابت(دكتر ياوري), [۰۹.۱۲.۲۰ ۲۳:۵۷]
جهت تشخیص دیابت تیپ یک در کودک، فقط قند ناشتا لازم است یا آزمايش دیگری نیز نیاز می باشد?
در کودکی که احتمال دیابت رو میدهیم و علایم زیر رو داره
· احساس ضعف دائمی
· خوابیدن بیش از حد معمول
· بی حالی و بد خویی کودک
· عدم علاقه به بازیهای بیرون از خانه و فعالیت های معمول
· شکایت کودک از سردرد و معده درد.
· عصبانیت سریع
· کودک از نوسانات خلقی و حالات روحی متفاوت رنج می برد
· کودک دست پاچه و آشفته حال باشد
· در کودکان 2 تا 3 ساله ، وجود هر گونه ترشح چسبناک در ادرار می تواند نشانه ی بالا بودن قند و وجود قند اضافه در ادرار باشد. این علامت نشانه ی احتمالی وجود دیابت است و باید هر چه سریعتر آزمایش تشخیص دیابت انجام گیرد.
· یکی ازعلائم گمراه کنند ه شب ادراری است. خیس کردن رختخواب در سنین پایین ممکن است علامت هشدار دهنده ای برای والدین محسوب نشود. اما باید این مسئله را جدی گرفت، بخصوص اگر قبلا ً زیاد این عمل از کودک سر نمی زده ولی در چند ماه اخیر مکرراً شب ادراری داشته باشد.این حالت می تواند علامت دیابت باشد زیرا این کودکان آنقدر آشفته هستند که رویا را از واقعیت تشخیص نداده و در حالت خواب رختخواب خود را خیس می کنند.
· تشنگی بسیار زیاد و به دنبال آن تکرر ادرار
اولین تست آزمایش قند random هستش اگر بالای ۲۰۰بود دیابت است.
اگر این قند زیر ۲۰۰بود با توجه به داشتن علایم بالا A1c رو چک می کنیم و بالای ۶.۵ دیابت هستش البته در دو نوبت جدا.
و تست دیگر قند ناشتا که بالای ۱۲۶رو دیابت گفته میشه.
بعدش برای افتراق نوع ۱با۲ آنتی بادی gad65رو چک میکنیم.
اگر کتون در ادرار داشت نوع ۱
https://telegram.me/Dryavari
یک سیستم نوآورانه برای درمان دیابت نوع 1
ده درصد از کل موارد ابتلا به دیابت در سرتاسر دنیا، را دیابت نوع 1 تشکیل می دهد که عمدتا در جوانان بروز می کند. مشخصه ی دیابت نوع 1، تخریب خود ایمنی سلول های تولید کننده ی انسولین در پانکراس (سلولهای بتا در جزایر پانکراس) است که منجر به کمبود شدید انسولین شده و با افزایش مقدار قند خون در این افراد همراه است.در حال حاضر، درمان این نوع از دیابت مبتنی بر تزریق انسولین است. با این حال، علاوه بر عوارض پزشکی آن در درازمدت، این درمان نیاز به اندازه گیری های روزانه ی متعدد قند خون و تزریق زیر پوستی مادام العمر انسولین دارد.
یک روش درمان جدید، پیوند جزایر پانکراس گرفته شده از اهداکنندگان متوفی است که منبع جدیدی از سلولهای تولید کننده ی انسولین را برای کنترل قند خون در اختیار بیماران مبتلا به دیابت نوع1 قرار می دهد. یکی از نکات منفی پیوند جزایر، نیاز به استفاده ی طولانی مدت از داروهای سرکوبگر سیستم ایمنی بدن بمنظور جلوگیری از رد جزایر پیوندی توسط سیستم ایمنی بیمار است؛ این داروها دفاع بدن بیمار را کاهش داده و باعث عواقب جدی پزشکی می شوند.برای جلوگیری از این مشکل، جزایر پانکراس جدید را می توان از طریق روش های میکروکپسولاسیون از سیستم های ایمنی بدن بیمار مجزا کرد، بدین ترتیب که جزایر را در میکروکپسول های ساخته شده از مواد زیست سازگار(غیر سمی) قرار می دهیم تا از حمله ی سیستم ایمنی بیمار در امان بمانند و بیمار نیاز به مصرف مادام العمر داروهای سرکوبگر سیستم ایمنی نداشته باشد. از میان تمام موادی که برای میکروکپسولاسیون سلولها بکار می روند، آلژینات(از اجزای تشکیل دهنده دیواره سلولی جلبکهای قهوه ای است) بیشترین کاربرد را دارد. این پلیمر طبیعی دارای خواص عالی برای کاربردهای بیومدیکال است، زیرا دارای سازگاری بالا و سمیت کمی می باشد.با این حال، روش میکروکپسولاسیون دارای موانع فنی مختلفی است که مانع از کاربرد بالینی آن می شود. یک مشکل اساسی این است که تعداد زیادی میکروکپسول خالی در طی این فرایند تولید می شود(فاقد سلولهای جزایر)، که منجر به افزایش چشمگیر حجم میکروکپسول های کاشته شده می گردد و ممکن است واکنش ایمنی میزبان را بعد از پیوند افزایش دهد.?@iran_diabetes
- درمان دیاابت نوع یک
2- شیوع و طبقه بندی نوع یک
